Ospa wietrzna jest bardzo zakaźną chorobą wywołaną wirusem ospy wietrznej – półpaśca (Varicella-zoster virus – VZV). Mimo że choroba jest uważana w odbiorze społecznym za lekką i niemal obowiązkową, jej przebieg może być ciężki, a nawet śmiertelny. Dotyczy to głównie osób z grupy dużego ryzyka, do której zalicza się kobiety w ciąży.
W Polsce odnotowuje się rocznie około 180 000 zachorowań, a w co najmniej 1000 przypadków konieczna jest hospitalizacja. W naszym kraju nie ma obowiązkowych i refundowanych przez NFZ szczepień przeciwko ospie wietrznej. Refundacja dotyczy tylko dzieci z niedoborami odporności oraz chorobami hematologicznymi i onkologicznymi.
Kontakt z ospą jest powszechny u kobiet w ciąży, zwłaszcza u mających małe dzieci, ale ponieważ zdecydowana większość z nich chorowała w przeszłości i wytworzyła odporność, zakażenia pierwotne należą do rzadkości. Ocenia się, że dotyczy to 0,7–3/1000 ciężarnych.
U kobiet w ciąży choroba przebiega ciężej niż u nieciężarnych dorosłych, a przeniesienie zakażenia na płód/noworodka może być przyczyną poważnych powikłań, ze zgonem dziecka włącznie.
Przebieg choroby
Wirus przenosi się od osoby zakażonej drogą kropelkową z wdychanym powietrzem przez spojówki lub błonę śluzową jamy nosowej i ustnej. Okres inkubacji wynosi od 10–21 dni, zazwyczaj 13–17.
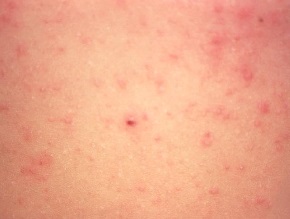
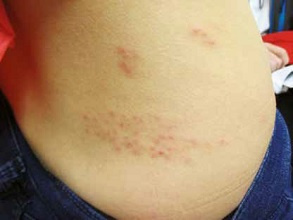
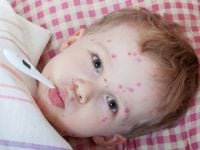
Na 1–2 dni przed pojawieniem się wysypki mogą wystąpić objawy prodromalne (gorączka, osłabienie, ból głowy i brzucha). Swędząca wysypka pojawia się w 3 lub więcej rzutach przez kilka dni. Każda ze zmian rozwija się w ciągu 24 godzin ze stadium plamki, poprzez grudkę, pęcherzyk, krostę i strup, dlatego na każdej części ciała mogą występować zmiany w różnym stadium rozwoju.
Wysypka rozwija się zwykle najpierw na twarzy i tułowiu (obejmuje również owłosioną skórę głowy) i rozprzestrzenia się na kończyny. Zwykle występuje 250–500 zmian skórnych, które zasychają zwykle po 4–7 dniach od początku wysypki. Największa zakaźność występuje w ciągu pierwszych 48 godzin od wystąpienia wysypki, ale obejmuje okres od 2 dni przed pojawieniem się zmian skórnych aż do zaschnięcia wszystkich pęcherzyków.
Po zakażeniu pierwotnym wirus pozostaje w stanie latentnym (uśpionym) w czuciowych zwojach nerwowych i może ulec reaktywacji, powodując wystąpienie bolesnej wysypki w obrębie zaatakowanego dermatomu (półpasiec). Dzieje się tak u około 20% osób w ciągu całego życia.
Ospa wietrzna u kobiet w ciąży
Ospa wietrzna występuje zdecydowanie rzadziej u dorosłych niż u dzieci (ok. 90% populacji dzieci chorowało na ospę wietrzną i jest odporne na zakażenie VZV), ale jej przebieg jest znacznie cięższy i grozi powikłaniami, takimi jak zapalenie płuc czy zapalenie wątroby i mózgu. Zapalenie płuc jako powikłanie ospy wietrznej stanowi najczęstsze powikłanie u dorosłych. Do pierwszych objawów należą: gorączka, suchy kaszel i duszność wysiłkowa. Zapalenie płuc występuje co najmniej u 10% chorujących kobiet w ciąży, a jego ciężkość zwiększa się wraz z czasem trwania ciąży. Śmiertelność związaną z ospą wietrzną ocenia się na mniej niż 1%, ale i tak jest 5-krotnie większa u kobiet w ciąży niż u nieciężarnych dorosłych.
Zachorowanie na ospę wietrzną w okresie ciąży może skutkować również niekorzystnymi następstwami u płodu i noworodka. Zachorowanie w I trymestrze nie jest związane ze zwiększonym ryzykiem poronienia. Zakażenie w późniejszym okresie (głównie między 13. a 20. tygodniem) może spowodować chorobę u płodu (ospa wrodzona), objawiającą się małą masą urodzeniową, zmianami bliznowatymi w obrębie dermatomów, zaburzeniami neurologicznymi, jednostronnymi wadami kończyn, wadami oka (małoocze, zaćma, zapalenie naczyniówki i siatkówki), ograniczeniem rozwoju umysłowego, a także zaburzeniami czynności jelit i zwieracza pęcherza moczowego. Uważa się, że powikłania te nie są następstwem zakażenia pierwotnego, ale szybkiej reaktywacji wirusa (Herpes zoster in utero). Nie opisano zespołu wrodzonego u płodów w przypadku zakażenia VZV po 28. tygodniu ciąży.
Ospę wrodzoną opisano po raz pierwszy w 1947 r.; od tego czasu opisano co najmniej 130 przypadków, głównie w ciągu ostatnich 15 lat. Śmiertelność dzieci z powodu ospy wrodzonej w ciągu pierwszych kilku miesięcy życia wynosi około 30%; dzieci te są również narażone na wystąpienie półpaśca w pierwszych latach życia.
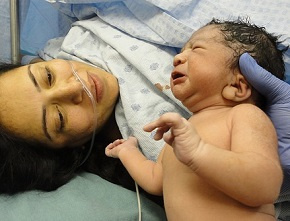
Ospa wietrzna u kobiety w okresie okołoporodowym grozi wystąpieniem choroby u noworodka. Do zakażenia noworodka dochodzi w połowie przypadków, a w 1 przypadków u noworodka występują jawne objawy choroby. Jej przebieg jest ciężki, a nawet śmiertelny, gdyż noworodek nie ma przeciwciał matczynych przeciwko VZV.
Postępowanie u kobiet w ciąży
W przypadku braku odporności (brak wiarygodnych informacji o wcześniej występującej chorobie, brak szczepień) o kontakcie z osobą zakażoną wirusem VZV należy jak najszybciej poinformować lekarza. Uważa się, że ryzyko zakażenia jest największe w przypadku kontaktu z zakażonym domownikiem, kontaktu twarzą w twarz co najmniej przez 5 minut z osobą będącą źródłem zakażenia, przebywania z taką osobą w jednym pomieszczeniu co najmniej przez godzinę lub pobytu z zakaźnym pacjentem na tej samej sali szpitalnej.
Zaleca się przeprowadzenie badań immunologicznych (przeciwciała przeciwko VZV klasy IgG), na podstawie których można ustalić stan odporności. Ponieważ jednak badanie to nie jest powszechnie dostępne, a oczekiwanie na wynik często jest wydłużone, decyzja o zastosowaniu immunoglobuliny przeciwko wirusowi ospy wietrznej i półpaśca (varicella zoster immune globulin – VZIG) zapada zwykle tylko na podstawie danych z wywiadu. Interwencja ta ma na celu złagodzenie objawów choroby i zapobieżenie powikłaniom u matki (śmiertelność związana z zapaleniem płuc sięga nawet 14%), ale nie zabezpiecza przed zakażeniem płodu ani nie zmniejsza ryzyka wystąpienia wad u płodu lub ospy wietrznej u noworodka. Nie stwierdzono niekorzystnych następstw u płodów wynikających ze stosowania VZIG u matki. Lek należy podać możliwie jak najwcześniej, tzn. do 96 godzin od ekspozycji.
U kobiet, u których rozwinęła się choroba, zaleca się stosowanie acyklowiru (walacyklowiru), leku przeciwwirusowego hamującego namnażanie się VZV. Lek podaje się doustnie, 5 razy na dobę w dawce 800 mg, przez 7 dni. Interwencja ta zmniejsza gorączkę i łagodzi przebieg choroby, jeśli zostanie zastosowana w ciągu 24 godzin od wystąpienia wysypki. Wykazano ponadto, że takie postępowanie zmniejsza odsetek śmiertelności matczyno-płodowej, zwłaszcza gdy lek podaje się drogą dożylną.
Hospitalizacja jest konieczna, jeśli pojawią się następujące objawy: duszność, objawy neurologiczne, wysypka krwotoczna lub krwawienie. Najbardziej narażone są kobiety, które palą papierosy, chorują na przewlekłą chorobę płuc, były leczone kortykosteroidami (w ciągu ostatnich 3 mies.) lub są w 2. połowie ciąży.
Kobieta w ciąży chora na ospę wietrzną powinna unikać kontaktu z osobami wrażliwymi na zakażenie, tzn. głównie z innymi kobietami w ciąży oraz noworodkami, dopóki zmiany nie zaschną.
Szczepienia
Wprowadzenie szczepień przeciwko ospie wietrznej w 1995 r. w USA zmniejszyło o 70–80% wskaźnik zachorowań oraz częstość hospitalizacji z powodu tej choroby.
Zaleca się szczepienie wszystkich kobiet planujących ciążę, które nie chorowały w dzieciństwie na ospę wietrzną. W przypadku braku wiarygodnych informacji wykonuje się badania serologiczne i ustala stan odporności. Ponieważ szczepionka zawiera żywe, atenuowane wirusy, zaleca się unikanie zajścia w ciążę co najmniej przez 1 miesiąc po szczepieniu, choć nie stwierdzono przypadków wad u płodów, jeśli okres ten nie został zachowany. Nie zaobserwowano również niekorzystnych następstw po omyłkowym podaniu szczepionki (zamiast immunoglobuliny) u kobiet w ciąży. Kobiety, które zaszczepiono po porodzie, mogą karmić piersią.
Zapamiętaj
Ospa wietrzna u kobiet w ciąży może powodować poważne powikłania zagrażające zdrowiu i życiu matki oraz jej dziecka.Jedynym skutecznym sposobem jest uzyskanie odporności (przechorowanie lub szczepienie) przed zajściem w ciążę.
Jeśli nie chorowałaś na ospę wietrzną (lub masz wątpliwości), po konsultacji z lekarzem zaszczep się (mimo kosztów) przed planowaną ciążą.
Piśmiennictwo:
1. Lamont R.F., Sobel J.D., Carrington D. i wsp: Varicella-zoster virus (chickenpox) infection in pregnancy. www.bjog.org. doi:10.1111/j.1471-0528.2011.02983.2. Chicken pox in pregnancy. Royal College of Obstetricians and Gynecologist, Green-top guideline No. 13, 2007
3. Tan M.P., Korean G.: Chickenpox in pregnancy: revisited. Reprod. Toxicol. 2006; 21:410–420.
4. Marin M., Turis D., Chaves S.S. i wsp.: Prevention of varicella. Recommendations of the Advisory Committee in Immunization Practice (ACIP). MMWR 2007; 56: 1–40.
5. Khandaker G., Marshall H., Peadon E. i wsp.: Congenital and neonatal varicella: impact of the national varicella vaccination programme in Australia. Arch. Dis. Child. 2011; 96: 453–456. Epub 2011 Feb 24.
6. Dziennik Urzędowy Ministra Zdrowia z 29 października 2010 Nr 12 poz. 70. Komunikat Głównego Inspektowa sanitarnego z dnia 28 października 2010 r. w sprawie Programu Szczepień Ochronnych na rok 2011.
7. Gruslin A., Steben M., Halperin S. i wsp.: Immunization in pregnancy. The Society of Obstetricians and Gynaecologists of Canada, Clinical Practice Guideline No. 236, November 2009. J. Obstet. Gynaecol. Can. 2009; 31: 1085–1092.